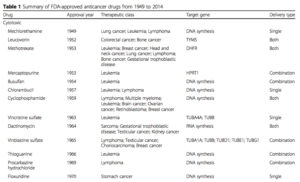
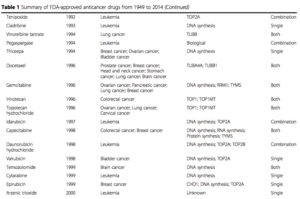
がんの治療には大きく分けて二つの形態があります。一つは確実な効果がすでに証明されていて、病院で保険診療として行われる標準治療です。もう一つは効果がまだ未確認の未承認治療です。
この未承認治療には、未来の新治療になるのを目指して開発中の治療が入っており、実際に将来的に効果が確認されるものが含まれます。しかし、日本ではお金儲けの怪しい民間療法や自由診療も、未来の治療であるかのように装って、この未承認治療に含まれています。大きな問題は、一般の方の知識ではどの未承認治療が期待できるもので、どれが怪しいものなのか区別つけられません。そこで、今回のブログでは未承認治療にはどのようなものが含まれていて、その中のどれが本当の治療効果を期待できるものなのかについて解説します。
薬の開発プロセス
まず、今回の話を理解してもらうために、基礎知識となる「がんの新薬が開発されるプロセス」について簡単にご説明させてもらいます。以下の図を見てください。
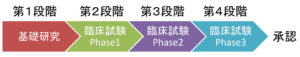
新しく開発されたお薬は左のプロセスから効果があるかを順番に確かめられます。それぞれの段階をクリアーすると次の段階に行きます。最終的に第4段階を合格すると、正式な薬剤として承認されて、標準治療と言われるものになります。
第1段階は基礎研究になります。新薬を作成することや、新薬をがん細胞にかけて、殺傷効果がでるのかを調べます。また、マウスにがん細胞を移植したモデルで、新薬が腫瘍の抑制効果を得られるかを検証します。同時に副作用が動物にでないかも検討します。
第1段階で良い結果がでると、実際のがん患者さんに投与して効果を確かめる段階に進みます。臨床試験は3段階のシステムで効果を判定します。臨床試験Phase1では人に使用する場合の安全性と用量・投与回数などを検討します。安全なお薬ということがわかると、次に進み臨床試験Phase2で、実際の対象がんを持つ患者の少数のグループで、実際の治療効果が得られるかを判定します。
十分な効果が得られることが確認されると、最終段階の臨床試験Phase3に進みます。この試験が最も大事で、現在の標準治療(現時点で最も効果のある治療方法)と治療効果を比較します。この試験は数百人規模で行われることが多く、大規模な試験です。
がん治療の成績というのは大変に個人差があります。個人によって年齢や体力も違いますし、薬の効き方にも個人差があります。そのため、少人数の検討では全員に聞く治療なのかを判断することが大変に難しいです。1−2例で良い結果が得られても、それがすべての人で起こることなのか、偶然の結果なのかを判断できないためです。そのため、大規模な臨床研究を要することになります。
最終段階のPhase3試験で標準治療を上回る効果が確認されるか、同等な効果だが副作用がより少ないことが確認されると、新治療として承認されることになります。
新薬開発には膨大な時間と費用が必要
未承認治療を正しく理解するために知っておかないといけないことが、この開発プロセスを終えるためにかかる時間と経費です。この全ての開発プロセスを終えるには、最近では平均7年近くの月日と、平均800億円近い経費が必要となっています。(JAMA Intern Med. 2017;177(11):1569.) 正確にがんに効くという結論を得るには、とてつもない時間とお金がかかります。そのため、この開発プロセスを実行できるのは、ほとんどは大手の製薬会社に限られます。開発の最初第1・2段階は、大学の研究者や、ベンチャー企業で行うこともありますが、有望と分かった段階で大手の製薬会社と協力が始まり、もしくは権利を売るなどして、この開発プロセスは進められていきます。最近では医師が主導するスタイルもありますが、世界のなかでは極めて稀です。
開発プロセスは良い治療を振り分けるふるい
この開発プロセスは時間もお金もかかるので、常にチェックの繰り返しです。4段階に分かれていて、それぞれにチェックがありふるいにかけられます。少しでも期待が薄いと判断されると、すぐに開発は中止されます。大変な投資をしても、最終的に効果が確認されずに、承認されないと損出しか生まれません。そのため、途中ですでに開発がストップしている治療というのは、もう可能性がないと判断された薬剤ということになります。
どの開発段階にあるのかを知ることが大事
未承認治療と言われるものは、この上で紹介した開発プロセスのどこかに入っているお薬か、すでにこの開発プロセスで効果がないと判断されて開発が終了した治療です。例えば、がん細胞に投与して殺傷効果があると確認されたというお薬は第1段階ということになります。10人程度のがん患者に投与してみたところ、効果が見られそうだというのは第3段階(Phase2)程度ということになります。この開発段階はふるいですので、段階が進めば進むほど期待が持てるということになります。未来の治療になる確率が上がるということになります。では、次にその確率について解説します。
未承認治療で効果が期待できるのはごく一部
ここが今回で一番大事なところです。さきほど解説した各段階に入っている薬剤のどのぐらいの割合が最終的に新薬として承認されるのでしょうか?つまり、この割合というのは、その段階のお薬で本当に有効な治療が含まれる割合ということになります。最近の研究論文のデータを引用して示します。
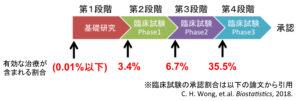
承認の直前段階にあるPhase3が行われている薬剤ですと35.5%です。その割合は開発段階が前になるほど著しく低下していきます。第3段階のPhase2では6.7%しかなく、第2段階ではわずかに3.4%となります。(Biostatistics, 2018)。基礎研究段階にあるものは正確な数値はわかりません。新たにお薬が開発されて検証が始まると、ほとんどの薬剤は基礎研究(細胞・マウス実験)の段階で十分な効果が確認できずに終了となります。この段階の失敗は報告すらもされないので、正確な成功確率は不明です。実際に我々が研究の世界で行っている感覚からすると、第1段階から第2段階にいけるのは全体の1%もないのではというくらい低いものですので、基礎研究の段階にある薬剤で最終的な成功までいけるのは0.01%以下であると予想します。このデータから導ける結論は、未承認治療でもかなり進んだ開発段階にあるものでないと、ほとんど効果は期待できないということになります。
高額な費用負担を求める未承認治療の実態は
日本では、高額な費用負担を求める未承認治療がネットや書籍などでたくさん紹介されています。それらの未承認治療はどの段階にあるものでしょうか?あまりにたくさんあるので、ここで一つ一つについて言及するのは難しいですが、私が確認している範囲では多くは2パターンです。一つは、第1段階の基礎研究段階にあって、患者で効果も見られていません。少し患者での結果を出していたりもしますが、正式な臨床研究ではなく第2段階にも進んでいません。もう一つは、クリニックで行われている自由診療関連で多い、第2段階・第3段階まで過去に行ったが、効果が確認されずに開発が終了したものです。これらは根拠となる論文が十数例の患者で投与して、少し効いたみたいなデータが根拠論文として示されていることが多いです。しかし、第4段階が行われていません。つまり、すでにダメということがわかり開発が終了していることを意味しています。高額な費用負担を求める未承認治療の多くは、かなり有効な確率が低い治療ばかりであることがわかります。
高額な費用負担を求めるのは危険サイン
未承認治療がどの段階にあるのかを調べることは可能です。今回のブログでは書ききれないので、次回のブログで紹介しようと思います。第3や第4段階にあるかを調べる簡便な方法が一つありますので、それをここでは紹介します。それは「高額な費用を要求するかです」。第3や第4段階に入っている治療は、患者に高額な費用を要求することはありません。この段階ある治療は、大手の製薬会社によって高度にデザインされた臨床試験が行われています。そのような臨床試験では、基本的に治療費用を製薬会社が負担します。これは患者に効くか効かないかわからない治療を試す場合には、患者側に費用負担を要求してはいけないという基本ルールがあるためです。そのため、高額の費用負担を要求するものは、少なくとも後半の開発段階にないと疑えるので、かなり警戒する必要があります。
開発後期の臨床試験が最も期待できる
未承認治療のなかで比較的期待が持てる治療は第3~4段階にあるものです。これを受ける手段は、製薬会社や医師等が行っている臨床試験(治験)へ参加することになります。これらは高度な検討がなされてきて、効果が期待できるとされるもので、もしかすると未来の治療になる可能性があるものです。臨床試験のPhase3が行なわれているものであれば35.5%もの治療が効果をしめす可能性があります。
標準治療でできることを全て行った患者さんが、さらにできることがないかと探している時には、このPhase3の段階にある臨床試験(治験)に参加するのが最も良い手段ではないかと思っています。それは有効である可能性が高いことに加えて、費用負担がない(臨床試験参加は基本無料)ということも魅力です。参加をご検討される際には担当医師や、拠点病院にある相談室にご相談ください。
先進治療は比較的期待できる
日本では先進医療というシステムがあります。これは比較的高額な費用負担を求めるものなのですが、巷のイカサマ治療とは異なるもので、分けて考えないといけません。これは厚生労働大臣が先端的な医療技術であると承認したものに対して行われる特例的な制度です。一定の有効性や安全性が確認されていても、保険適用まで至っていない医療を、審査のもと承認して、それらには患者から費用請求をして治療を行っても良いシステムになっています。陽子線治療や重粒子治療などが含まれたりします。これらにはPhase3などが進行中のものも含まれます。やがて正式に保険適応になるものもあります。そのため、先進医療は開発段階の後半にある治療と考えてください。ただ、確率が高いというだけで、確実な治療効果が証明されているわけではないことと、標準治療に比べて、高額な治療費がかかるため、実際に治療を受けるかは専門の先生と良くご相談ください。
未承認治療に過度の期待をしてはいけない
一般の方は、未承認治療にはかなりの期待できるものが含まれていると思っています。しかし、実情は大変に厳しいものです。がんの新薬開発は大変な作業ですので、かなり最終段階にある治療でないと大きな期待はできません。
全く確率が0ではないので、必ずやるべきではないとは言い切れませんが、その治療を選択する場合には、どの程度の期待ができるのか、その期待は自分が思い描いているものと同程度であるのか良く考慮してから行ってください。
未承認治療の宣伝の内容を良く確認してください。細胞実験やマウス実験レベルで効いたという根拠データは、良いどころか、ダメである印ともいえます。
ほんの数人で効いたというようなデータもほとんど意味がありません。売っている当事者の自己主張であると、信憑性がどうなのかという問題もあります。たとえ、しっかりとした臨床研究で第3者に確認されたデータだとしても、第2−3段階にある治療ですので、それが効果を示す確率は5%前後と、大変に厳しい確率です。
第4段階の試験のような数百人規模で検討したデータがないと、確率が高い段階にはありません。
未承認治療だけを行うのは大変に危険
今回の解説で理解できたかと思いますが、未承認治療の中に確実に効果があるものが含まれる可能性はとても低いです。そのため、標準治療を行わずに、未承認治療のみを行うというのはとんでもない賭けになってしまいます。最初の第1段階にある未承認治療のみを行うということになると、それで効果を示す確率は0.1%以下になってしまいます。ちゃんと標準治療をベースにして治療をすすめることが重要です。製薬会社が行っている第4段階の臨床試験ですら、標準治療を行わない群を作ることはほとんどありません。「標準治療」と「標準治療+新治療」の群を作って比較します。新治療の成功確率は100%からは程遠いからです。
最後にお伝えしたいこと
がんに対する未承認治療について解説しました。未承認治療には様々な開発段階のものが含まれています。その未承認治療がどの段階にあるのかによって、どの程度効果を期待できるのかが変わります。
第1段階レベルの細胞レベル・マウスレベルの実験データしかないのはほとんど期待できません。また、先進医療以外の、高額な費用負担を要求する治療は、効果が期待できる段階でないものがほとんどです。
できる限りの治療をしたいと思い、未承認治療を選択することも一つの手段ではあります。しかし、何でも良いというわけではありません。「どの段階にあるのか」「効果を期待できるのか」「どのような副作用があるのか」を冷静に検討して、専門の医師とも良く相談をされて、治療選択をしてもらいたいと思います。
※更新情報
2019/1/15 開発後期の臨床試験が最も期待できる を追記しました。
2019/1/17 文章を一部修正








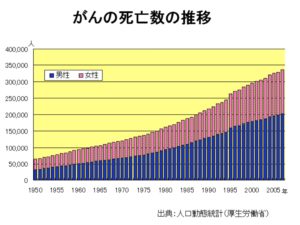
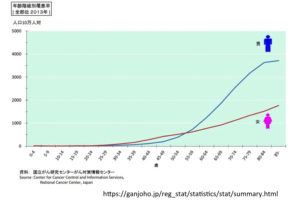
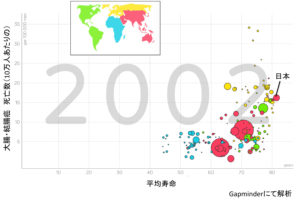
 こちらは、日本を含めた各国の「男性のがんによる死亡率」を比較したものです。日本は真ん中の図の中で、緑で表されています。日本は1990年代後半をピークに、その後はどんどん下がってきています。この傾向はほとんどの先進国で同様です。
こちらは、日本を含めた各国の「男性のがんによる死亡率」を比較したものです。日本は真ん中の図の中で、緑で表されています。日本は1990年代後半をピークに、その後はどんどん下がってきています。この傾向はほとんどの先進国で同様です。